-
O que previnem:
Há quatro vacinas pneumocócicas conjugadas disponíveis no Brasil: a 10-valente (VPC10), a 13-valente (VPC13), a 15-valente (VPC15) e a 20-valente (VPC20). Elas previnem, respectivamente, 10, 13, 15 e 20 tipos de pneumococos, bactérias responsáveis por doenças pneumocócicas invasivas, como .
Do que são feitas:
- São vacinas inativadas, portanto, não têm como causar as doenças.
- A VPC10 é composta por dez sorotipos de Streptococcus pneumoniae (pneumococo), oito deles conjugados com a proteína D do Haemophilus influenzae tipo b, um com o toxoide tetânico e outro com toxoide diftérico. Contém também cloreto de sódio, fosfato de alumínio e água para injeção.
- A VPC13 é composta por sorotipos de Streptococcus pneumoniae (pneumococo) conjugados com a proteína CRM197. Contém também sais de alumínio, cloreto de sódio, ácido succínico, polissorbato 80 e água para injeção.
- A VPC15 é composta por 15 sorotipos de Streptococcus pneumoniae (pneumococo) conjugados com a proteína CRM197. Contém também cloreto de sódio, L-histidina, polissorbato 20, água para injetáveis e alumínio (como adjuvante fosfato de alumínio).
- A VPC20 é composta por 20 sorotipos de Streptococcus pneumoniae (pneumococo) conjugados com a proteína CRM197. Contém também fosfato de alumínio, cloreto de sódio, ácido succínico, polissorbato 80.
Indicações:
- No PNI, a vacina utilizada na rotina é a VPC10, para crianças até 4 anos, 11 meses e 29 dias. A SBIm indica como rotina para a vacinação de crianças entre 2 meses até antes de completarem 6 anos de idade as vacinas VPC20 ou VPC15. Elas ampliam a proteção, pois contêm mais sorotipos, incluindo os principais responsáveis por doença pneumocócica invasiva no Brasil atualmente.
- Para crianças a partir de 2 anos, adolescentes e adultos portadores de certas doenças crônicas existem duas opções para imunização: ou uma dose de VPC20 ou esquema sequencial com a vacina conjugada VPC15 (ou VPC13, na impossibilidade da VPC15) e a polissacarídica VPP23.
- Para pessoas a partir de 50 anos, a SBIm recomenda como rotina uma dose de VPC20 ou esquema sequencial de com as vacinas VPC15 (ou VPC13, na impossibilidade de VPC15) e VPP23.
Contraindicação:
Pessoas que apresentaram anafilaxia após usar algum componente das vacinas ou após dose anterior das vacinas.
Esquemas de doses:
VPC10
É a vacina disponível nas UBS, integrada no calendário infantil do Ministério da Saúde.
- O Programa Nacional de Vacinação adota esquema de três doses na rotina de vacinação infantil: duas doses de VPC10 no primeiro ano de vida, com intervalo mínimo de 2 meses, e uma dose de reforço aos 12 meses de idade. A vacina está disponível nos postos de saúde para crianças de até 4 anos, 11 meses e 29 dias não vacinadas ou que precisam atualizar o calendário. Nos CRIEs, para algumas comorbidades, também está disponível uma terceira dose durante o primeiro ano de vida (saiba mais);
- Crianças menores de 6 anos que iniciaram ou completaram o esquema de vacinação com a VPC10 serão beneficiadas caso recebam a VPC13, a VPC15 ou a VPC20. O intervalo mínimo após a administração da VPC10 é de 1 mês (ou 4 semanas). O esquema e o número de doses das vacinas com maior valência (VPC13, VPC15 ou VPC20) dependem da idade da criança no momento da administração da primeira dose:
- Entre 2 e 6 meses: três doses no primeiro ano de vida e reforço entre 12 e 15 meses de idade;
- Entre 7 e 11 meses: duas doses no primeiro ano de vida e reforço entre 12 e 15 meses de idade;
- Entre 12 e 24 meses: duas doses com intervalo de dois meses;
- Entre 2 e 5 anos de idade: uma dose.
Obs: crianças a partir de 2 anos com doenças crônicas que aumentam a vulnerabilidade a infecções pneumocócicas e que tenham indicação para o esquema sequencial devem complementar a vacinação com a vacina pneumocócica polissacarídica 23-valente (VPP23), disponível nos CRIE (saiba mais).
VPC13, VPC15 e VPC20
- A VPC13 está disponível nos CRIE para algumas comorbidades (saiba mais).
- A SBIm recomenda o uso preferencial das vacinas VPC20 ou VPC15 sempre que possível. Na impossibilidade, utilizar a vacina VPC13. A orientação se deve à alta incidência no Brasil e à associação à resistência a antibióticos dos sorotipos adicionais prevenidos por estas três vacinas, em especial o 3 e o 19A.
- Na rotina, o esquema deve ser iniciado aos 2 meses de idade, com três doses (aos 2, 4 e 6 meses) e um reforço entre 12 e 15 meses.
- Em caso de atraso do início da vacinação, o esquema dependerá da idade da criança quando a primeira dose de VPC20 ou VPC15 for aplicada:
- Até 6 meses: três doses no primeiro ano de vida e reforço entre 12 e 15 meses de idade (esquema 3 + 1);
- Entre 7 e 11 meses: duas doses no primeiro ano de vida e reforço entre 12 e 15 meses de idade (esquema 2 + 1);
- Entre 12 e 24 meses: duas doses com intervalo de dois meses (esquema 1 + 1);
- A partir de 24 meses: dose única.
- Para crianças a partir de 6 anos, adolescentes e adultos não vacinados que tenham alguma doença crônicas que aumenta o risco para doença pneumocócica invasiva: dose única de VPC20 ou esquema sequencial. O esquema sequencial consiste em uma dose de VPC15 (ou VPC13, se não for possível a VPC15), uma dose de VPP23 com intervalo mínimo de 2 meses e outra dose de VPP23 cinco anos após a anterior.
- A partir dos 60 anos, a vacinação contra a doença pneumocócica é recomendada como rotina. Pode ser administrada dose única de VPC20 ou esquema sequencial. O esquema sequencial consiste em uma dose de VPC15 (ou VPC13, se não for possível a VPC15), uma dose de VPP23 com intervalo mínimo de 2 meses e outra dose de VPP23 cinco anos após a anterior.
- Fluxograma de vacinação para pessoas com comorbidades a partir de 2 anos de idade e de rotina para pessoas a partir de 60 anos:
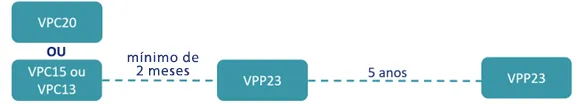
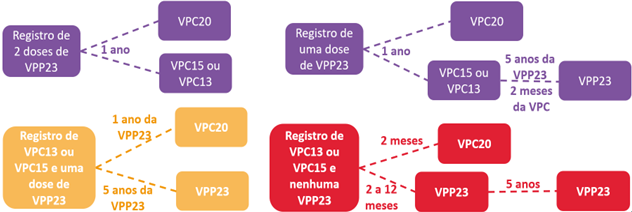
- Fluxograma para a atualização da vacinação, de acordo com histórico vacinal, para pessoas com comorbidades e pessoas a partir de 60 anos de idade:
Intercambialidade
A intercambialidade entre as vacinas VPC13, VPC15 e VPC20 foi avaliada por ensaios clínicos que compararam os níveis de anticorpos estimulados por esquemas completos de cada uma das vacinas com os produzidos por todas as possibilidades de intercâmbio.
A concentração de anticorpos específicos após a dose de reforço nos esquemas mistos foi adequada e equivalente à verificada em indivíduos que completaram o esquema com apenas uma das vacinas. A intercambialidade é, portanto, respaldada cientificamente em qualquer ponto do esquema vacinal, independentemente da vacina conjugada administrada na(s) primeira(s) dose(s).
Entretanto, caso a VPC10 tenha sido utilizada, para prevenir os principais sorotipos responsáveis por doença grave no Brasil atualmente (3 e 19A) deve ser adotado o esquema completo recomendado para a idade em que a primeira dose de vacina com maior valência (VPC13, VPC15 ou VPC20) for aplicada.
Via de aplicação:
Intramuscular.
Efeitos e eventos adversos:
- VPC10 – Dor, inchaço e vermelhidão são relatados por 38,3% dos vacinados. Entre os sintomas gerais, irritabilidade é o mais comum (52,3%). Em mais de 10% ocorre sonolência, perda de apetite e febre. Entre 0,1% e 0,01% dos vacinados (crianças com até 5 anos) apresentam dificuldade respiratória, diarreia, vômitos, choro persistente. Erupções na pele e convulsões ocorrem em menos de 0,01% dos vacinados.
- VPC13 – Em mais de 10% das crianças vacinadas ocorre: diminuição do apetite, irritabilidade, sonolência ou sono inquieto, febre e reações no local da aplicação (dor, vermelhidão, inchaço ou endurecimento). Pode haver, ainda, diarreia, vômitos, erupção cutânea, febre acima de 39°C. Até 1% dos vacinados apresentam por choro persistente, convulsões, urticária, reação local intensa. Raramente (entre 0,01% e 0,1%) ocorrem: episódio hipotônico-hiporresponsivo (EHH) e anafilaxia. Entre adultos, mais de 10% podem apresentar diminuição do apetite, dor de cabeça, diarreia, erupção cutânea, dor nas articulações, dor muscular, calafrios, cansaço e reações locais (endurecimento, inchaço, dor, limitação do movimento do braço); em até 10% ocorrem vômitos e febre e menos de 1% dos vacinados relatam náusea, alergia grave, gânglios no braço vacinado.
- VPC15 – As reações adversas mais frequentemente relatadas após cada dose de VPC15 são irritabilidade, febre ≥38°C, sonolência, dor, edema, endurecimento e eritema no local da injeção, diminuição do apetite, irritabilidade. A maioria das reações adversas solicitadas é leve a moderada e de curta duração (≤3 dias). Reações graves ocorreram em até 1,5% dos vacinados (crianças e adultos), mesmo naqueles com condições especiais de saúde. Entre adultos, pode haver dor, eritema e inchaço no local da injeção, fadiga, cefaleia, artralgia mialgia e artralgia também leves e de curta duração (≤ 3 dias).
- VPC20 - As porcentagens de pacientes com eventos adversos após a VPC20 foram geralmente semelhantes ou pouco mais frequentes do que as observadas após VPC13. Os eventos mais frequentemente relatados após qualquer dose foram de irritabilidade, sonolência e dor no local da injeção.
Cuidados antes, durante e após a vacinação:
- Não são necessários cuidados especiais antes da vacinação.
- Em caso de febre, deve-se adiar a vacinação até que ocorra a melhora.
- Compressas frias aliviam a reação no local da aplicação.
- Recomenda-se evitar o uso profilático (sem a ocorrência de febre) de antitérmicos e anti-inflamatórios antes e nas 24 horas que seguem a vacinação.
- Qualquer sintoma grave e/ou inesperado após a vacinação deve ser notificado ao serviço que a realizou.
- Sintomas de eventos adversos graves ou persistentes, que se prolongam por mais de 24 a 72 horas (dependendo do sintoma), devem ser investigados para verificação de outras causas.
Onde podem ser encontradas:
Saiba mais: